Об опасности подагры и мерах профилактики этого заболевания нам рассказала заведующая ревматологическим центром поликлиники СКАЛ Краевой клинической больницы №2 Министерства здравоохранения Краснодарского края, врач-ревматолог, ассистент кафедры факультетской терапии КубГМУ кандидат медицинских наук Наталья Белозерова.
Подагра — заболевание, связанное с нарушением обмена веществ, приводящее к увеличению содержания в крови мочевой кислоты (гиперурикемии), отложению кристаллов мочевой кислоты в тканях и развивающемуся в связи с этим воспалению в суставах. Заболевание может долго не проявлять себя. Но при появлении первых же симптомов важно обратиться к врачу, ведь запускать его и отказываться от лечения ни в коем случае нельзя.
— Мочевая кислота — продукт белкового обмена в организме человека,— поясняет врач. — При подагре либо мочевая кислота вырабатывается печенью в избыточном количестве, либо нарушается ее выведение почками. В результате в крови начинает циркулировать большое количество мочевой кислоты — наблюдается гиперурикемия. Облигатным фактором развития подагры является повышение сывороточного уровня мочевой кислоты выше 360 мкмоль/л, при котором у части пациентов происходит образование кристаллов моноурата натрия. Чем выше сывороточный уровень мочевой кислоты, тем выше риск развития подагры. Кристаллы мочевой кислоты чаще всего откладываются в полости суставов, но выявляются также в различных тканях: почках, сердце, сосудах, желудке, кишечнике и даже в камерах глаз, что приводит к развитию воспаления.
Как правильно питаться при подагре
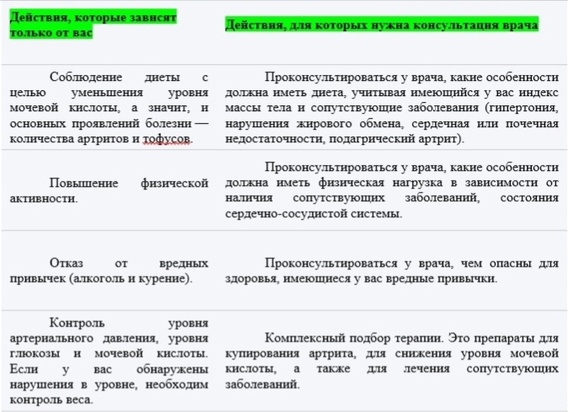
— Врачами-диетологами специально разработана диета — стол №6. Она исключает прием продуктов, содержащих большое количество пуринов, ограничивает прием соли и жира. Рекомендуется обильное преимущественно щелочное питье. Следует отметить, что полное исключение соли из рациона (бессолевая диета) приводит к повышению уровня мочевой кислоты в крови.
Важно знать: стол №6 назначается пациентам с подагрой, у которых нормальная масса тела. При избыточной массе тела необходимо ограничить прием углеводов и жиров.
Рекомендуется питаться дробно, небольшими порциями, не переедать, особенно на ночь.
Можно:
— все виды рыбы, в том числе треску, пикшу, камбалу, сельдь, макрель, сардины, тунца, лосося (не рекомендовано есть копченую и соленую рыбу);
— молочные продукты — творог, обезжиренное молоко или жирностью 0,5 процента, сыры с низким содержанием жира;
— два раза в неделю — отварное мясо (нежирные сорта — индейку, курицу, кролика), следует отдавать предпочтение длительно проваренному мясу, так как пурины при этом вывариваются;
— хлеб из муки грубого помола, завтрак из зерновых хлопьев, каши, макаронные изделия из твердых сортов пшеницы, рис;
— овощные супы (вегетарианские);
— йогуртовые заправки для салатов;
— растительное (оливковое, подсолнечное и под.) масло;
— орехи (все виды, включая авокадо, но жирные сорта — в умеренном количестве);
— фрукты и овощи (заблуждение, что пурины, содержащиеся в овощах, могут вызывать повышение уровня мочевой кислоты в крови и тем самым провоцировать острый артрит; на самом деле пурины, содержащиеся в овощах, подвергаются быстрому выведению, поэтому опасности не представляют).
Напитки, которые можно пить:
— щелочное питье (минеральная вода), кисели, клюквенный и брусничный морсы, отвар шиповника, чай, кофе;
— рекомендуется пить молоко, так как ряд его компонентов выводит мочевую кислоту.
В среднем рекомендуется пить от 1,5 до 2,0 литра жидкости в сутки. Однако пациентам с артериальной гипертонией, сердечной недостаточностью, нарушением функции почек, аденомой простаты этот объем следует уменьшить (по этому вопросу необходимо проконсультироваться с врачом).
Необходимо исключить:
— печень, почки, мозги и другие субпродукты, ветчины, сосиски, колбасы, мясные консервы, холодец, дичь (гусь, утка);
— копченую рыбу, балык, икру рыб;
— сдобные булки, пирожки, хлеб высшего сорта;
— плавленые сыры;
— супы на мясных бульонах;
— сливочное масло, сало, маргарины;
— чипсы (любые из-за способа приготовления, использования жиров);
— соленые соусы, майонез;
— кока-колу и другие шипучие сладкие напитки;
— масляные кремы, пирожные, торты (жиры задерживают выведение мочевой кислоты из организма).
— Большую роль играет не только качество, но и количество съедаемой пищи,— подчеркивает Наталья Павловна. — Например, если позволить себе на завтрак один бутерброд с сыром, ничего страшного не случится, но, если весь дневной рацион составят бутерброды с сыром, есть риск развития гиперурикемии.
—Можно ли употреблять алкоголь при этом заболевании?
— Доказано, что прием алкоголя приводит к подъему уровня мочевой кислоты в крови как при эпизодическом, так и при хроническом приеме. Многие больные связывают обострения артрита с приемом алкоголя,— констатирует врач-ревматолог. — Хорошо известно, что частота обострения подагры у людей, принимающих алкоголь регулярно, значительно выше. Кроме того, необходимо знать, что употребление алкоголя с препаратами, принимаемыми для лечения воспаления в суставах (нестероидные противовоспалительные препараты), не только нежелательно, но и противопоказано! Это связано с увеличением риска желудочно-кишечных кровотечений и повреждения печени. Отмечено также снижение эффективности аллопуринола у больных, постоянно принимающих алкоголь, так как под влиянием алкоголя снижен метаболизм аллопуринола до активно действующих веществ. Мнение о том, что дозу аллопуринола нужно повысить в случае приема алкоголя, также не имеет достаточных оснований. Такая тактика может приводить к развитию побочных реакций на аллопуринол. Также нежелательно принимать алкоголь больным, находящимся на терапии, назначенной по поводу артериальной гипертензии или сахарного диабета.
Категорически запрещены:
● пиво, в том числе безалкогольное,— оно содержит очень много пуринов, из которых в организме производится мочевая кислота;
● крепкие напитки (водка, виски, джин и т. д.), крепленые вина затрудняют выведение мочевой кислоте из организма.
● сухое вино (белое и красное) — в умеренных количествах обладают наименьшей способностью вызывать подъем мочевой кислоты (разрешается употребление одного-двух бокалов в день).
Физические нагрузки
Как утверждает специалист, физическая нагрузка улучшает выведение из организма мочевой кислоты. Тип нагрузки, полезный при подагре: кардиотренировки (велотренажер, беговая дорожка, дозированная ходьба, плавание, лыжные прогулки). По поводу силовых упражнений медик считает, что необходимо проконсультироваться с врачом, так как при этом необходимо учитывать состояние суставов и сопутствующие болезни. Продолжительность и частота занятий зависят от самочувствия человека. Оптимальны тренировки по 30—60 минут три-четыре раза в неделю.
Внимание! Одышка, обильное потоотделение, сильное сердцебиение, ощущение перебоев в работе сердца, замирания, а также неприятные ощущения в области сердца не показатели результативной тренировки! При появлении этих жалоб следует немедленно прекратить тренировку и обратиться за медицинской помощью!
— Особенности питания, питьевого режима и физических нагрузок необходимо обсуждать с врачом, так как то, что подходит одному пациенту, может навредить другому,— продолжает собеседница. — Никакая информация ни в электронной, ни в печатной форме не заменит консультации с доктором.
Режим труда и отдыха
Наталья Белозерова настаивает на соблюдении режима, полагая, что, даже несмотря на повседневную занятость, следует обеспечить себе полноценный ночной сон, который должен длиться семь — восемь часов. Более короткий сон приводит к нарушению баланса гормонов в организме, провоцируя появление избыточной массы тела и ожирения.
— Боли в суставах — это самый распространенный вид хронических болей,— продолжает врач. — По меньшей мере половина пациентов старше восемнадцати лет страдает от болевого синдрома, связанного с патологиями опорно-двигательного аппарата. Поэтому первичную профилактику суставов необходимо проводить с самого раннего возраста. А при наличии дискомфорта в суставах или уже поставленного диагноза — уделять внимание вторичной профилактике болей.
Кому стоит задуматься о профилактике суставов
Профилактика артроза суставов и артрита приобретает особое значение:
— для женщин старше 45 и мужчин старше 55 лет, у которых начинаются возрастные гормональные изменения;
— лиц, ведущих беспорядочную половую жизнь (в любом возрасте);
— тех, чьи родственники имеют аналогичные заболевания (наследственный фактор);
— людей, перенесших серьезные травмы или хирургические операции на суставах;
— лиц с избыточным весом;
— пациентов с врожденными и приобретенными аномалиями развития опорно-двигательного аппарата (например, нарушением осанки, плоскостопием);
— работников, чья профессиональная деятельность связана с повышенной нагрузкой на суставы (офисные сотрудники, грузчики, танцоры, спортсмены, водители и другие).
Общие рекомендации при артрите и артрозе
Первичная (до появления первых симптомов) профилактика болезней суставов предполагает следование несложным правилам.
1. Сбалансируйте свой рацион. Он должен содержать не только витамины и минералы, но и незаменимые аминокислоты, антиоксиданты. Некоторые болезни, которые приводят к поражению суставов, неспроста называют болезнями питания (например, подагру). Правильная диета для профилактики болей в суставах поможет отсрочить появление симптомов даже при генетической предрасположенности!
2. Следите за массой тела. Опорно-двигательная система человека построена по принципу перераспределения нагрузки между мелкими и крупными суставами, поэтому избыточный вес особенно сказывается на состоянии основных сочленений. Например, коленный сустав «ощущает» каждый лишний килограмм как пять. Похудение важно для профилактики суставов и в тех случаях, когда болезнь уже диагностирована: оно увеличивает время ремиссии, а главное, помогает ослабить боль.
3. Поддерживайте водно-солевой баланс. Из-за обезвоживания организма сердечно-сосудистая система не может нормально справляться с транспортировкой питательных веществ. Нутриенты (витамины, минералы и другие вещества) хуже поступают в периферические ткани, и в первую очередь страдают хрящи, ведь они лишены капилляров и питаются только за счет синовиальной жидкости. Чем ее меньше, тем менее эластичен хрящ и тем более он уязвим, а потому полноценная профилактика артрита и артроза суставов требует выпивать не менее двух литров воды в день.
4. Откажитесь от вредных привычек. Они заставляют органы, особенности печень, почки и сердце, работать на износ. Кофе, алкоголь, сигареты и наркотики обезвоживают организм, нарушают обмен веществ, делают кости хрупкими и снижают иммунитет. Из-за этого хрящи пересыхают и растрескиваются, а возрастные проблемы с суставами начинаются гораздо раньше.
5. Ведите активный образ жизни. Для профилактики суставов не нужны изнурительные тренировки — достаточно ежедневной зарядки и периодических разминок. Они улучшают питание тканей и кровообращение, а также сохраняют мышцы в тонусе, которые являются дополнительной страховкой для суставов, которая значительно снижает амортизационную нагрузку на синовиальный хрящ.
6. Не запускайте болезни. Кариес, грипп, аденоиды — всё это нужно лечить при первой возможности. Многие инфекционные болезни имеют тенденцию переходить в хроническую стадию. И тогда организму придется постоянно сражаться с болезнью. Если больной получит травму, есть риск, что инфекция попадет в сустав и спровоцирует гнойный процесс. Поэтому при наличии хронических инфекций для профилактики артрита суставов важно посещать травматолога после любой травмы.
7. Соблюдайте рекомендации ревматологов. Постарайтесь с удобством обустроить рабочее место. Избегайте перегрузок и научитесь принимать правильную позу во время профессиональных и бытовых занятий, так, чтобы нагрузка распределялась по всей скелетно-мышечной системе. Если у вас есть болезни ревматологического профиля, выполняйте лечебную гимнастику для профилактики болезней суставов, пользуйтесь специальными стельками и приспособлениями. Женщинам не рекомендуется длительное ношение обуви на высоком каблуке.
Имеются противопоказания. Необходимо проконсультироваться со специалистом.






















